Les composantes de l’anesthésie générale
L’anesthésie générale, ce n’est pas “dormir”… c’est une médecine de haute précision.
Dr.Kamel.Anesthesie
1/10/20264 min read
Les composantes de l’anesthésie générale
1. Définition de l’anesthésie générale
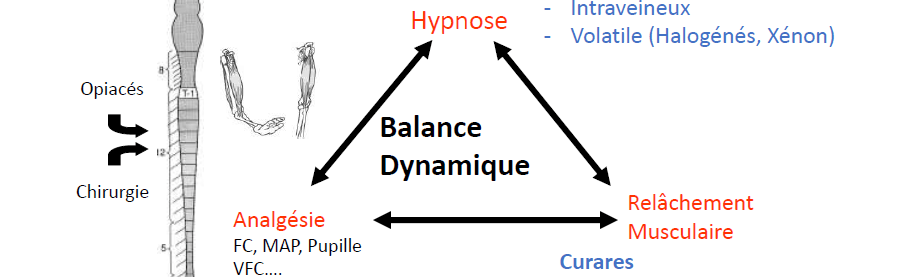
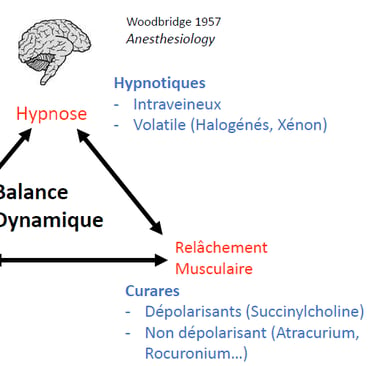
L’anesthésie générale est un acte médical dont l’objectif est la suspension temporaire, réversible et contrôlée de la conscience, de la perception douloureuse et des réactions neurovégétatives, permettant la réalisation d’actes chirurgicaux ou d’examens invasifs sans douleur, sans mémorisation et en toute sécurité.
Elle est obtenue par l’administration d’agents anesthésiques par voie intraveineuse et/ou inhalée, souvent associés à des antalgiques opioïdes et à des curares.
👉 En France, la pratique de l’anesthésie est strictement réglementée :
elle ne peut être réalisée que par un médecin anesthésiste-réanimateur, conformément au décret du 5 décembre 1994.
2. Notions de sédation et d’hypnose
2.1 Sédation
La sédation correspond à une diminution contrôlée du niveau de conscience.
🔹 Sédation consciente :
Le patient reste éveillable
Il répond aux ordres verbaux
Il conserve une respiration spontanée efficace
Les réflexes de protection des voies aériennes sont préservés
Elle peut être obtenue par des moyens :
Pharmacologiques (ex. dexmédétomidine, midazolam)
Non pharmacologiques
2.2 Hypnose médicale
L’hypnose correspond à un état de conscience modifié, caractérisé par :
Une focalisation attentionnelle
Une modification de la perception sensorielle et émotionnelle
Une dissociation partielle de l’environnement
Elle permet, par l’imaginaire et l’attention dirigée, de moduler l’expérience douloureuse et anxieuse, notamment :
En anesthésie locorégionale
En chirurgie ambulatoire
Chez l’enfant ou le patient anxieux
👉 Elle s’intègre aujourd’hui dans une approche multimodale et personnalisée de l’anesthésie.
3. Phase pré-opératoire
3.1 Consultation pré-anesthésique
La consultation pré-anesthésique est obligatoire pour toute intervention programmée.
Objectifs principaux :
Évaluer les risques liés au patient :
Allergies
Difficulté d’intubation ou de ventilation
Risque hémorragique
Comorbidités cardiovasculaires, respiratoires, métaboliques
Définir la stratégie anesthésique :
AG seule ou associée à une ALR
Gestion des traitements chroniques
Organisation du postopératoire
Informer le patient de façon claire et loyale
Elle est complétée par la visite pré-anesthésique, réalisée à proximité de l’intervention.
3.2 Prémédication (évolution des pratiques)
Les pratiques ont évolué ces dernières années :
Abandon de la prémédication systématique
Développement majeur de la chirurgie ambulatoire
Individualisation du parcours patient
Faible niveau de preuve pour une prémédication pharmacologique systématique
➡️ Place croissante des techniques non médicamenteuses :
Hypnose
Techniques de focalisation attentionnelle
Musique
Présence parentale chez l’enfant
Concept du « patient debout au bloc »
3.3 Règles de jeûne pré-opératoire
Objectif : prévenir le risque d’inhalation bronchique
Solides et tabac : arrêt à H-6
Liquides clairs : autorisés jusqu’à H-2
Boissons claires autorisées avant l’hospitalisation
Apport hydro-carbonaté possible dans les programmes de réhabilitation améliorée après chirurgie (RAAC)
🆕 Outil complémentaire :
Échographie gastrique avec mesure de la surface antrale pour évaluer le contenu gastrique
3.4 Check-list OMS
La check-list OMS est un outil majeur de sécurité :
Vérification de l’identité
Site opératoire
Allergies
Anticipation des difficultés anesthésiques
Communication interprofessionnelle
Elle réduit significativement la morbi-mortalité péri-opératoire.
4. Monitoring anesthésique
4.1 Monitoring standard
ECG
Pression artérielle non invasive
SpO₂
Capnographie (EtCO₂)
TOF (curarisation)
Température
4.2 Monitoring spécialisé (selon indication)
Pression artérielle invasive
Monitoring hémodynamique avancé :
Débit cardiaque
Volume d’éjection systolique
Monitoring cérébral :
Profondeur de l’anesthésie (EEG)
Oxymétrie cérébrale
Monitoring cardiovasculaire :
ETO
Cathéter de Swan-Ganz
Voies aériennes :
Pressions des voies aériennes
Compliance pulmonaire
5. Installation du patient
Connaissance de la position opératoire
Protection des points d’appui
Installation sous responsabilité conjointe chirurgien–anesthésiste
Surveillance continue du monitorage tout au long de l’intervention
6. Phase per-opératoire
6.1 Induction de l’anesthésie générale
Étapes clés :
Monitorage en place
Prévention de l’hypothermie
Pré-oxygénation (FeO₂ > 90 %)
Administration des agents :
Hypnotiques
Morphiniques
Curares si nécessaire
Protection des voies aériennes :
Masque laryngé
Intubation oro-trachéale
6.2 Entretien de l’anesthésie générale
Objectifs :
Maintenir un niveau d’anesthésie adapté
Assurer une immobilité ou relaxation suffisante
Préserver l’homéostasie :
Thermique
Hémodynamique
Métabolique
Oxygénation
Anticiper la fin de l’intervention :
Analgésie postopératoire
Prévention des NVPO
Antagonisation éventuelle
Prescriptions postopératoires
7. Phase post-opératoire
7.1 Salle de Surveillance Post-Interventionnelle (SSPI)
Encadrée par le décret du 05/12/1994.
Objectifs :
Assurer un réveil sécurisé
Évaluer l’aptitude à la sortie (score d’Aldrete)
Surveillance ventilatoire
Surveillance de la levée d’un bloc moteur après ALR
Dépistage des complications précoces
Prise en charge de la douleur et des NVPO
8. Analgésie multimodale
8.1 Agents intraveineux
Palier 1 :
Paracétamol
Néfopam
AINS
Palier 2 :
Tramadol
Codéine
Palier 3 :
Morphine (voie orale privilégiée)
Co-analgésiques :
Corticoïdes
Anesthésiques locaux
Neuroleptiques / antiémétiques
8.2 Analgésie péri-nerveuse
Indications :
Chirurgie articulaire
Traumatologie
Amputations
Chirurgie carcinologique des membres
Pansements répétés
Évolutions récentes :
Cathéters plus performants
Repérage échographique
Techniques de pose sécurisées
Vérification échographique ou radiologique
9. Réhabilitation améliorée après chirurgie (RAAC)
Concept clé de l’anesthésie moderne :
Réduction des complications
Diminution de la durée d’hospitalisation
Amélioration de l’expérience patient
10. Enjeux futurs de l’anesthésie
Pré-habilitation pré-opératoire
Optimisation nutritionnelle et protéique
Maintien de l’activité physique
Soutien psychologique
Évaluation gériatrique
Prévention du déclin cognitif postopératoire
Coordination avec la médecine de ville
Conclusion
L’anesthésie ne se limite pas à l’acte opératoire
L’anesthésie est une médecine péri-opératoire globale
Anticiper, surveiller et traiter sont les missions centrales de l’anesthésiste
La discipline est en évolution constante, centrée sur la sécurité et le patient
Biblio
Article D6124-91 et D6124-92 du code de Santé Publique
SFAR : http://sfar.org/delai-consultation-danesthesie-et-acte-operatoire
Maurice-Szamburski A et al. JAMA 2015,313;916-25
Erhaze et al. Int J Nurs Pract 2016,22;397-407
Anesthesiol 2017, 126;376-393
Perlas et al. Anesthesiol 2009,111;82-9
Welch et al. Anesthesiol 2009,111;490-7
RFE SFAR protection oculaire2016
RFE SFAR 2016 – Intubation difficile non prévue
Martinez V et al. BJA 2017,118;22-31
RFE SFAR 2014 Chirurgie colorectale
Coxon et al. Hosp Pract 2017,45;165-74
Gillis et al Anesthesiol 2014,131;937-47
McIsaac et al J Am Geriatr Soc. 2017 Oct 3

